Život pacienta po transplantácii je spojený s reakciou odmietnutia transplantačného orgánu. Na boj proti zamietnutiu transplantátu v pooperačnom období sa aplikuje liečba drog.
Obsah
Koncepcia transplantačnej reakcie reakcie
Život po transplantácii orgánov súvisí s reakciou zamietnutia transplantátu. Transplantácia orgánov je sprevádzaná reakciou transplantátov. Podľa moderných myšlienok nastane súbor imunologických reakcií zapojených do procesu odmietnutia v podmienkach, keď niektoré látky na povrchu alebo vo vnútri buniek transplantovaného orgánu sú vnímané imunitným dohľadom ako cudzinec, t.E. sa líšia od tých, ktoré sú prítomné na povrchu alebo vo svojich vlastných bunkách tela. Tieto látky volajú tkanivové kompatibilné tkanivové antigény (histokompatibilita). Antigén v širokom zmysle slova je «nie», Alien, Látka schopná stimulovať telo na vývoj protilátok. Protilátka - generovaná telom v procese imunitnej (ochrannej) proteínovej molekuly, určenej na neutralizáciu cudzej látky, ktorá sa upadla do tela.
Štrukturálne znaky histokompatibility antigénov sú určené génmi takmer rovnakými ako individuálna farba vlasov. Každý organizmus zdedí rôzne súbory týchto génov z oboch rodičov, ako aj rôzne antigén. Potom potom zamestnáva otec a histokompatibilita matiek, t.E. Má antigény tkanivovej kompatibility oboch rodičov. Gény rodičovskej histokompatibility teda sa správajú ako kodominantný, t.E. Rovnako aktívne, alely (možnosti génu).
Darcovská tkanina, ktorá nesie vlastné antigény histokompatibility, je rozpoznaný organizmom príjemcu ako cudzinca. Inherentné v každej osobe, charakteristické antigén tkanivové kompatibilita je ľahko určená na povrchu lymfocytov, takže sa zvyčajne nazývajú ľudskými lymfocytovými antigénmi (HLA, od angličtiny. Ľudské antigény lymfocytov).
Podmienky pre reakciu odmietnutia transplantátu
Pre výskyt reakčnej reakcie vyžaduje množstvo podmienok. Po prvé, transplantovaný orgán musí byť antigénny pre príjemcu, t.E. majú pre neho cudzinec s HLA antigénom stimulujúcimi imunitnú reakciu. Po druhé, imunitný systém príjemcu musí byť schopný rozpoznať transplantované telo ako cudzie a poskytnúť vhodnú imunitnú reakciu. Nakoniec, po tretie, imunitná reakcia by mala byť účinná, t.E. dosiahnuť transplantovaný orgán a akýmkoľvek spôsobom rozbiť jeho štruktúru alebo funkciu.
Spôsoby, ako sa zaoberať rehabilitáciou transplantačného orgánu
Existuje niekoľko spôsobov, ako prekonať ťažkosti vyplývajúce z transplantácie orgánov:
- Deprivácia transplantácie antigénnosti znížením množstva (alebo úplného eliminácie) ALIEN Histokompatibility Antigény (HLA) Definovanie rozdielov medzi tkanivami darcu a príjemcom
- Obmedzenie dostupnosti HLA antigénov transplantátu na rozpoznávanie buniek príjemcov
- Potlačenie schopnosti organizmu príjemcu rozpoznať transplantovanú tkaninu ako cudzinec
- Oslabenie alebo blokovanie odozvy imunitnej reakcie na HLA antigén transplantátu
- Zníženie aktivity týchto faktorov imunitnej reakcie, ktoré spôsobujú poškodenie tkanív transplantátu
 Na boj proti odmietnutiu transplantátu sa aplikuje niekoľko spôsobov. V pooperačnej fáze hrá hlavná úloha imunosupresie. Imunodepresia je zníženie alebo potlačenie (depresie) imunologickej reakcie príjemcu pre cudzie antigény. To možno dosiahnuť napríklad prevenciu účinku.N. Interleukín-2 - Látky vylučované T-Helper bunkami (pomocou asistentov imunitného systému), keď sú aktivované počas stretnutia s cudzími antigénmi. Interleukín-2 pôsobí ako signál na reprodukciu (proliferácia) samotných T-pomocných buniek a zase stimulujú produkciu protilátok v bunkách imunitného systému.
Na boj proti odmietnutiu transplantátu sa aplikuje niekoľko spôsobov. V pooperačnej fáze hrá hlavná úloha imunosupresie. Imunodepresia je zníženie alebo potlačenie (depresie) imunologickej reakcie príjemcu pre cudzie antigény. To možno dosiahnuť napríklad prevenciu účinku.N. Interleukín-2 - Látky vylučované T-Helper bunkami (pomocou asistentov imunitného systému), keď sú aktivované počas stretnutia s cudzími antigénmi. Interleukín-2 pôsobí ako signál na reprodukciu (proliferácia) samotných T-pomocných buniek a zase stimulujú produkciu protilátok v bunkách imunitného systému.
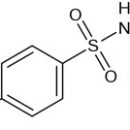
Medzi mnohými chemickými zlúčeninami s silným imunosupresívnym účinkom, azatioprinom, cyklosporínom a glukokortikoidom zistili, že sa zistili obzvlášť rozšírené použitie počas transferov orgánov.
Azatioprín, zrejme blokuje metabolizmus v bunkách, ktoré sa podieľajú na reakcii odmietnutia, ako aj v mnohých iných deliacich bunkách (vrátane buniek kostnej drene), pôsobiacich, vo všetkých pravdepodobnostiach bunkového jadra a DNA. Výsledkom je, že schopnosť T-helperu a iných lymfoidných buniek na proliferáciu (reprodukcia) sa znižuje.
Glukokortikoidy - steroidné hormóny nadobličiek alebo syntetických látok podobných nimi - majú silný, ale nešpecifický protizápalový účinok a tiež utláčajú imunitné reakcie sprostredkované bunkami (T-bunka).
Silné imunosupresívne prostriedky sú cyklosporín, ktorý je celkom selektívne ovplyvňuje T-pomocné bunky, ktoré bránia ich reakciám na interleukín-2. Na rozdiel od azatiotikov nemá toxický účinok na kostnú dreň, t.E. nerozbije tvorbu krvi, ale poškodzuje obličky.
Potláčať proces rehabilitácie a biologické faktory ovplyvňujúce T bunky; zahŕňajú anti-guľôčkové globulínové a anti-T-buniek monoklonálne protilátky.
Vzhľadom na výrazné toxické vedľajšie účinky imunosupresív sa zvyčajne používajú v jednej alebo inej kombinácii, ktorá znižuje dávku každého z liečiv, a tým aj jeho nežiaduci účinok.
Bohužiaľ, priamy účinok mnohých imunosupresívnych liekov nie je dostatočne špecifický, pretože nielen stlačte reakciu odmietnutia, ale tiež narúšajú ochranné reakcie tela proti iným cudzincom antigénom, bakteriálnym a vírusom. Preto je osoba, ktorá dostávajú podobné drogy bezbranné pre rôzne infekcie.
Ďalšími reakčnými spôsobmi reakčnej reakcie sú röntgenové žiarenie celého tela príjemcu, transplantácie krvi alebo tela, odstránenie sleziny alebo týmusu, laming lymfocytov z hlavného lymfatického potrubia. V dôsledku neefektívnosti alebo spôsobených komplikácií sa tieto metódy prakticky nepoužívajú. Volebné röntgenové žiarenie lymfoidných orgánov však dokázalo svoju účinnosť na laboratórnych zvieratách av niektorých prípadoch používaných ľudskými telami.
Pravdepodobnosť odmietnutia transplantátu znižuje transfúziu krvi, najmä pri použití pevnej krvi tej istej darcu, z ktorej je orgán odobratý. Vzhľadom k tomu, že rovnaké dvojčatá sú vzájomnou podobnosťou, že majú prirodzenú (genetickú) toleranciu, a neexistuje žiadne odmietnutie s transflekciou jedného z nich.