Počas novoročných sviatkov a mnohých plotov s lahodnými potravinami a nepostrádateľnými alkoholickými nápojmi pacientov s pankreatitídou, je pravdepodobné, že dostane zhoršenie a byť na hospázickom lôžku.
Obsah
- Čo je chronická pankreatitída?
- Prečo sa vyskytne pankreatitída?
- Príznaky exacerbácie chronickej pankreatitídy
- Čo robiť s exacerbáciou chronickej pankreatitídy?
Chronická pankreatitída — Jeden z mnohých chorôb tráviacich telies spojených s chybami a konzumáciou alkoholu. Každý rok, v prvých dňoch januára, pankreatitída kladie tisíce pacientov na nemocničné lôžka, vedie k ťažkým komplikáciám a napriek všetkému úsiliu lekárov, život každého šiesteho pacienta. Na adrese «zážitok» Choroby v 20–25 rokov mortality u pacientov s chronickou pankreatitídou dosahuje 50%.
Čo je chronická pankreatitída?
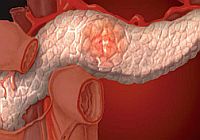 Chronická pankreatitída — ochorenie charakterizované edémom a zápalom pankreasu, porušením jeho priechodov, výťažok pankreatických enzýmov pre ich limity a «Samočinný» Organ.
Chronická pankreatitída — ochorenie charakterizované edémom a zápalom pankreasu, porušením jeho priechodov, výťažok pankreatických enzýmov pre ich limity a «Samočinný» Organ.
Každá exacerbácia pankreatitídy «Zabiť» Malý kúsok funkčne aktívneho tkaniva pankreasu, jeho miesto je obsadené cystmi a jazvami, čo vedie k porušeniu syntézy tráviacich enzýmov a hormónov riadiacich metabolizmus sacharidov. Pankreatitída je vždy sprevádzaná tráviacimi problémami a počas dlhého prúdu často vedie k rozvoju diabetu.
Prečo sa vyskytne pankreatitída?
Hlavným dôvodom výskytu chronickej pankreatitídy a hlavného faktora, ktorý vedie k jeho exacerbácii, — alkohol. V 60–70% prípadov choroby je dôsledkom systematického zneužívania alkoholu a nachádza sa u mužov 35–45 rokov.
Ďalším dôvodom pankreatitídy — Potravinové ochorenie, relevantnejšie pre ženy 50–60 rokov, vedúci sedavý životný štýl a obézny, arteriálna hypertenzia. Exacerbácia ochorenia sú veľmi často provokované prejedaním, používaním mastných a akútnych jedál, čo vedie k pohybu kameňov, spazmu sfinkovača, porušenie odtoku žlčových a pankreatických enzýmov.
Exacerbácia pankreatitídy môže byť spojená so stresom, fyzickou aktivitou vedúcou do dyskinézy žlčových ciest a pankreatického potrubia. Niekedy je odtok okraja žľazy rozbitý v dôsledku zápalových ochorení duodenu, ulceróznych ochorení alebo črevných nádorov a pankreatických žliaz.
Príznaky exacerbácie chronickej pankreatitídy
Bolesť
Syndróm bolesti sa vyskytuje v 84–99% prípadov exacerbácie choroby. Bolesť sa vyskytuje v hornej časti brucha, sa šíri doľava, a keď je celá žľaza porazená, dolnej časti chrbta a otočí sa na chrbát. Vzhľad bolesti je najčastejšie kvôli jedlom alebo alkohole. Spočiatku je to hlúpy charakter, potom sa zvyšuje, balené, stáva sa horiacim, božským, vŕtaním. Aby sa uľahčilo utrpenie, pacient je nútený hľadať pohodlnú pozíciu a najčastejšie sedenie, mierne nakláňať trup dopredu.
Zhoršenie chronickej pankreatitídy môže byť sprevádzaná konštantnou bolesťou do 6–7 dní, ale vo väčšine prípadov sú útoky závažnej bolesti rozptýlení s nepohodlím a gravitáciou v žalúdku.
Dyspepsia
Zhoršenie chronickej pankreatitídy je sprevádzaná silnou intoxikáciou vďaka výťažku pankreatických enzýmov mimo pankreatických kanálov, rozpadu jeho tkanín a absorpciu rozpadujúcich výrobkov do krvi. Útoky bolesti v pankreatitíde sú sprevádzané nevoľnosťou, hojným opakovaným zvracaním, ktorý neprináša úľavu. Tam je nadúvanie brucha, stolička sa stáva nestabilnou, olejom, často hnačkou.
Vzhľadom na nedostatok enzýmov pankreasu je rozbité trávovanie potravín. Mnohí pacienti upozorní tukové škvrny na povrchu výkalov a vody na toalete.
Incikácia vedie k zvýšeniu telesnej teploty, strata kvapaliny so zvracaním a hnačkou vedie k dehydratácii. Tvár pacienta sa stáva šedou Zemou, koža je suchá, chybná, oči sú zmáčané, jazyk je pokrytý bielym hustým kvetom, zlá vôňa sa objaví z úst.
Zníženie bolesti nemôže vrátiť pacienta stratená chuť k jedlu. Vystrašený najsilnejším útokom, kategoricky odmieta stravu a stráca 5 dní v priebehu niekoľkých dní–7 kg.
Známky diabetu
Nachádzajú sa v 58–63% pacientov s chronickou pankreatitídou a v neprítomnosti syndrómu bolesti sa často stane prvým prejavom ochorenia. V tomto prípade pacient poznamenáva sucho v ústach, konštantný smäd, časté močenie, svrbenie kože a slizníc.
Žltačka
Žltačka sa vyskytuje u 23% pacientov s chronickou pankreatitídou pri kompresii zapáleného edému pankreatického železa celkového žlčového potrubia, podľa ktorého žlč dosiahne dvanástnika. Zároveň, koža a sliznice pacienta získavajú žltkastý odtieň, moč sa stáva tmavým a výkaly bledo.
Exacerbácia vzácnej non-chronickej formy chronickej pankreatitídy je maskovaná nepohodlím v bruchu, striedavej hnačke a zápche, zvýšenie počtu karosových masív, ich uvoľnenie, vzhľad intolerantného vlákna a tukových nečistôt v nich.
Čo robiť s exacerbáciou chronickej pankreatitídy?
 Chronická pankreatitída — Ťažké ochorenie, v ktorom zápal môže skončiť s tavením väčšiny tkaniny pankreasu, t.j. pankasenekóza. Predpovedané vopred, ako sa chovalo choroba, je to nemožné, takže keď príznaky exacerbácie pankreatitídy je potrebné urýchlene požiadať o lekársku starostlivosť.
Chronická pankreatitída — Ťažké ochorenie, v ktorom zápal môže skončiť s tavením väčšiny tkaniny pankreasu, t.j. pankasenekóza. Predpovedané vopred, ako sa chovalo choroba, je to nemožné, takže keď príznaky exacerbácie pankreatitídy je potrebné urýchlene požiadať o lekársku starostlivosť.
Najčastejšie, najviac akútnej bolesti syndróm núti pacienta spôsobiť ambulantnú brigádu, ktorá prináša pacienta do nemocnice. Úplné vyšetrenie, dynamické monitorovanie stavu pacienta a jeho analýzy, intenzívna terapia zameraná na zníženie edémy a enzymatickej aktivity pankreasu, eliminácia bolesti, dyspepsia a symptómov intoxikácie rýchlo viesť k pozitívnym výsledkom, zatiaľ čo self-vyšetrenie často vedie k ireverzibilnému negatívne dôsledky.
Prvá vec je potrebná pri promotrávnej chronickej pankreatitíde, — Úplné odmietnutie potravy. V prvej 2–3 dni exacerbácie pacienta sa musia používať čo najviac kvapaliny. Hydrokarbonate chlorid minerálne vody bez plynu do 2,5 litra za deň. V budúcnosti je znázornená diéta 5p, vrátane pšeničných omrviniek, trela vegetariánska polievky s pridaním krupice a ovsené vločky, drvené nízkotučné mäso a ryby, nízkotučné mliečne výrobky, zrelé sladké výrobky a bobule.
Lekárske ošetrenie exacerbácie chronickej pankreatitídy zahŕňa dezinfekciu intenzívnej terapie, účel liekov, ktoré znižujú kyslosť žalúdka, normalizáciu odlevu žlčových a pankreatických enzýmov, enzýmových prípravkov, aby sa znížila aktivita pankreasu, eliminujú deficit pankreatické enzýmy a normalizácia trávenia.
Literatúra:
- Yu. V. Vasilyev, Chronická pankreatitída: Diagnostika a liečba. Doktor, číslo 2, 2005.
- ALE. N. Diagnóza vnútorných orgánov. T. 1, diagnostika tráviacich chorôb, 2010.