Čo je osteomyelitída? Ako sa prejavuje osteomyelitída? Ako liečiť osteomyelitídu? Odpovede na tieto otázky nájdete v článku.
Obsah
Osteomyelitída
Osteomyelitída - V súčasnosti tento titul kombinuje porážku všetkých častí kosti: zápal kosti (SAX), kostnej drene (myelitída) a periosteum (periostitída). Vzniká v dôsledku endogénnej (hematogénnej) alebo exogénnej infekcie v kosti.
Hematogénna osteomyelitída sa rozlišuje, vyvíja sa v dôsledku mikróbov v kosti cez krv a ranu alebo traumatickú osteomyelitídu, ktorá je sekundárna a vyvíja ako komplikácia procesu rany, prevádzkové spracovanie uzavretých zlomenín. V počiatočnom štádiu sú tieto dva typy zápalu kostí úplne odlišné podľa pôvodu a najavo. V neskorších fázach sa však rozdiely postupne vyhladia, takže nosia spoločný názov.
Vysoká účinnosť antibiotík výrazne zlepšil výsledky v konzervatívnej liečbe a znížila potrebu operácií. Liečba hematogénnej osteomyelitídy sa skladá z aktivít celkového vplyvu na telo pacienta a miestne - k zameraniu infekcie.
Imobilizácia vykonaná z prvých dní ochorenia prispieva k obmedzeniu procesu, znižuje bolesť a zlepšuje celkové zdravie pacienta. Prevádzka (je potrebné, aby sa k nemu uchyľovalo zriedka) sa uvádza v prevádzkových procesoch s vývojom flegmónov v prípadoch, keď konzervatívna liečba neuspeje, a odstrániť sekvencet.
Čo je hematogénna osteomyelitída
Hematogénna osteomyelitída - častejšie sa vyskytuje u detí a tínedžerov muža. Proces je zvyčajne lokalizovaný vo femorálnych a tibiálnych kostiach a menej často vo všetkých ostatných. Z primárneho krbu (Furuncula, Carbuncula, Panaritics, Phlegmon, Abscess, tvár, infikované odreniny a raps, ojednoznačné zuby, tonzilitídy, chronické zápalové procesy v aplikovaných dutinách nosa a ucha atď.) Mikróby spadajú do kostnej drene cez prietok krvi a spôsobujú zápal.
Nasledujúce faktory ovplyvňujú rozvoj osteomyelitídy:
- Anatómia-fyziologická;
- biologické a imunobiologické;
- predisponujúci.
Na klinickom prietoku sa prideľujú akútna a chronická osteomyelitída, ktorá je v ohrozovacej väčšine prípadov výsledok akútnej, ale môže dôjsť k a ako primárny chronický.
Príznaky hematogénnej osteomyelitídy
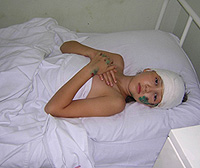
V prvých 1-2 dňoch pacienta, existuje všeobecné ochorenie, mazanie v končatinách, bolesť svalovej bolesti hlavy. Potom sa objaví úžasný chill s odolným nárastom teploty na 39°C a vyššia, slabosť, porucha, bolesť hlavy, niekedy zvracanie. Všeobecný stav sa stáva ťažkým, vedomím je zatemnené, objaví sa nezmysel, príznaky podráždenia mozgových škrupín a niekedy aj kŕčmi. Apetíta zmizne, jazyk je zakrytý, suchý.
Tvár sa stáva bledým, oči sú wade, pery a sliznice ciianotické, suchá koža, so žltým odtieňom, je redukovaný TURGOR. Krvný tlak sa spúšťa, tóny srdca je hluchý, impulz je častá, slabá náplň a spravidla zodpovedá teplote. Študent dýchanie, povrchové. Niekedy sa niekedy v pľúcach nachádzajú príznaky bronchopneumónia. Pečeň a slezina sa zvýšia, bolestivá v palpácii. Niekedy bolestivé oblasti obličiek, moč nestačí, v moči bielkovín a valcov.
 S 1-2 dňami ochorenia je v postihnutej končatine prísne lokalizovaná silná bolesť, ktorá nesie tuk, vŕtanie, jazdecký charakter. Pacienti, najmä deti, pri najmenšom pohybe končatiny, tlačia posteľ, kričí často kričí z amplifikácie bolesti. Na zníženie bolesti, ležia úplne nehybné. Vzhľadom na hlboké miesto zamerania sa metodická palpácia získava v takýchto prípadoch, ktorá sa musí vykonať opatrne. Umožňuje vám určiť oblasť najväčšej bolesti, príslušného procesného centra. Metóda včasnej diagnostiky - Heelový postroj alebo na lakte, ktorý spôsobuje silnú bolesť v mieste porážky.
S 1-2 dňami ochorenia je v postihnutej končatine prísne lokalizovaná silná bolesť, ktorá nesie tuk, vŕtanie, jazdecký charakter. Pacienti, najmä deti, pri najmenšom pohybe končatiny, tlačia posteľ, kričí často kričí z amplifikácie bolesti. Na zníženie bolesti, ležia úplne nehybné. Vzhľadom na hlboké miesto zamerania sa metodická palpácia získava v takýchto prípadoch, ktorá sa musí vykonať opatrne. Umožňuje vám určiť oblasť najväčšej bolesti, príslušného procesného centra. Metóda včasnej diagnostiky - Heelový postroj alebo na lakte, ktorý spôsobuje silnú bolesť v mieste porážky.
V nasledujúcich 1-2 dňoch sú miestne javy výraznejšie. V súlade s tým, umiestnenie lézie sa javí ako bolestivé opuchy mäkkých tkanív, ktoré sa rýchlo zvyšujú, mierne začervenanie a pokožku, zvyšujú jeho teplotu. Napriek tomu, že X-ray štúdium počas tohto obdobia nedáva žiadne údaje, diagnóza sa stáva celkom jasná.
Zlyhanie končatín rýchlo sa zvyšuje, začína svietiť rozšírené žily, rastú regionálne lymfatické uzly. Na konci 1 týždňov u detí a týždňov v dvoch teenageroch v centre bolestivých a hustých opuch, fluktuácia začína určiť. S vývoja intotenzného flegmonu je celkový stav pacienta trochu zlepšený, ak zostáva ťažké, musíte hľadať určité komplikácie (prechod procesu na neďaleký spoj, viac poškodenie kostí, tvorba ženských ohniskách atď. .).
Bez chirurgickej liečby môže intotelizovaný flegmon nezávisle odhaliť s následnou tvorbou fistuly. V ďalších nepriaznivých prípadoch postupuje a vedie k sekundárnej hnisavej artritíde, paraartikulárne phlegmon a sepsis.
Priebeh akútnej hematogénnej osteomyelitídy závisí od včasnosti konania, najmä používania antibiotík. Toto je indikované lekárskou praxou, v ktorom sa nevidí zvýšenie «Náboje» Formuláre a výrazné zníženie počtu akútnych a septických prípadov.
Čo je chronická hematogénna osteomyelitída
Dôvodom prechodu akútnej osteomyelitídy do chronickej je pokračujúca nekróza infikovanej oblasti hubovitej alebo kompaktnej kostnej vrstvy. Vytvorený sekvenčník je jedným z hlavných patológov oporného zápalu okolitého kostného tkaniva. Slabý vývoj regeneračných procesov spôsobených prudkým narušením výživy kosti a periosteum prispieva k chronickému toku.
Príznaky sa vyskytujú so oslabením, odporom tela v hniezde v kostnej infekcii (poranenie, chladenie, všeobecné závažné ochorenie atď.).
X-ray štúdia je cenná na určenie lokalizácie a dĺžky zamerania lézie, pomáha stanoviť charakter existujúcich patologických zmien. Prvé rádiologické symptómy začínajú detegovať od 10-14 dní od choroby. V mnohých obskurných prípadoch sa odporúča používať tomografiu.
Pri chronickej osteomyelitíde tečúcej do tvorby fistuly, fistilografia zaberá dôležité miesto. To vám umožní objasniť lokalizáciu sekvestrácie a odhaliť, keď bežné obrázky nie sú dostatočne jasné. Pri fistanografii sa používajú kontrastné látky (jódolipol, servozín, diodón atď.). Najpresnejšia zóna kostnej lézie môže byť určená rádioaktívnym skenovaním pomocou rádioaktívneho technika, čo je mimoriadne dôležité pre riešenie problému operácie.